WSTĘP
Pierwszą część artykułu podsumowaliśmy w taki sposób, że endometrioza jest chorobą wieloczynnikową, a o dokładnej czy też jedynej patogenezie tej choroby nadal nie wiemy – powstaje bardzo dużo teorii, każda z których ma swoje naukowe uzasadnienie.
Obecne dowody wskazują, że czynniki genetyczne, hormonalne i immunologiczne są najmocniej zaangażowane w patogenezę endometriozy – jednak nadal nie jest jasne co jest przyczyną rozwoju endometriozy, a co skutkiem:
- Wiemy na pewno, że nieprawidłowe zachowanie komórek odpornościowych obserwowane u kobiet z endometriozą pomagają w implantacji i przetrwaniu zmian endometriotycznych;
- Ale czy rozregulowanie cytokin jest jednym z czynników wywołujących rozwój endometriozy, czy też powstaje po rozwinięciu się endometriozy poprzez inne mechanizmy?!
- Może po prostu te nieprawidłowe odpowiedzi immunologiczne są zaostrzone przez „unikalne” środowisko hormonalne, w którym się rozwijają?
- Mimo wszystko, istnieją od dłuższego czasu już debaty na temat tego, czy klasyfikować endometriozę jako stan zapalny czy zaburzenie autoimmunologiczne.
Wiadomo na pewno, że potrzebne są dalsze badania nie tylko w celu lepszego zrozumienia tego stanu, ale także w celu ulepszenia naszych obecnych podejść do leczenia zarówno ze strony lekarzy, jak i wspomagania leczenia ze strony dietetyków oraz innych specjalistów w branży prozdrowotnej.
PREZENTACJA KLINICZNA ENDOMETRIOZY:
1.Głównym objawem endometriozy jest bardzo bolesne miesiączkowanie – choć bóle podbrzusza mogą występować zarówno w okresie okołomenstruacyjnym, jak i w innych fazach cyklu (np. okołoowulacyjnym).

Warto jednak zaznaczyć, że ok 50% kobiet z endometriozą nie odczuwa żadnych bóli, a naukowo udowodniono również, że siła bólu niema przełożenia na rozległość zmian między, uwaga słowo klucz, różnymi kobietami.
Wspomnieć jednak trzeba, że jeśli już poszczególna kobieta odczuwa bóle to u niej siła bólu odzwierciedla rozległość zmian – im ich więcej tym silniejszy ból i nie jest to lekkie pobolewanie, a tylko na tyle silne, że zwykle dostępne w aptece przeciwbólowe leki bez recepty nie pomagają w ogóle albo tylko częściowo. Kobieta z bólu mdleje, wymiotuje, ma biegunkę itd.;
2. Drugim częstym objawem endometriozy są problemy z płodnością, które mogą dotyczyć od 30-50% kobiet z endometriozą, niezależnie od liczby wcześniejszych ciąż.
Endometrioza może zaburzać płodność na parę sposobów:
– na skutek zrostów, które uniemożliwiają dotarcie jaja do macicy;
– ogniska endometriozy mogą uniemożliwiać zapłodnienie oraz zagnieżdżenie się jaja ze względu na substancję jakie wydzielają.
3. Inne objawy mogące występować w przebiegu endometriozy:
-Bolesne współżycie;
-Wzdęcia, zaparcia, biegunki;
-Bolesne oddawanie stolca czy moczu;
-Dość długa miesiączka (ok. 7 dni lub więcej) z obfitymi krwawieniami;
-Bóle w dolnym odcinku pleców, w śródbrzuszu i/lub nadbrzuszu o różnym charakterze: ostre, przewlekłe, w postaci pieczenia, drętwienia, przeczulicy skórnej.
PODEJRZENIE I ROZPOZNANIE ENDOMETRIOZY
Zgodnie z rekomendacjami Europejskiego Towarzystwa Embriologii i Rozrodu Człowieka, podejrzenie endometriozy powinno być stawiane w każdym przypadku występowania dolegliwości powiązanych z cyklem menstruacyjnym takich jak:
– bóle menstruacyjne i okołomenstruacyjne;
– bóle przy współżyciu;
– bóle zlokalizowane w miednicy mniejszej;
– bóle w oddawaniu stolca lub moczu;
– obecność krwiomoczu, obecność krwi w kale;
– wzdęcia, biegunki, zaparcia.
Lekarz powinien przeprowadzić:
- Badanie przedmiotowe na obecność guzków, stwardnień, pogrubień więzadeł krzyżowo-macicznych, zmniejszenie ruchomości macicy. Czułość tego badania jest jednak niska, bo tylko 3% do maksymalnie 25% w zależności od miejsca obecności „implantów” endometrialnych;
- USG przezpochwowe – choć jest pomocne i czułe w wykrywaniu zmian typu torbieli endometrialnych warto jednak pamiętać, że prawidłowy wynik USG nadal nie wyklucza endometriozy o innej postaci;
- Laparoskopia jest tzw. złotym standardem – na podstawie wyniku histopatologicznego materiału pobranego z różnych miejsc w trakcie laparoskopii stawia się jednoznaczne rozpoznanie endometriozy.
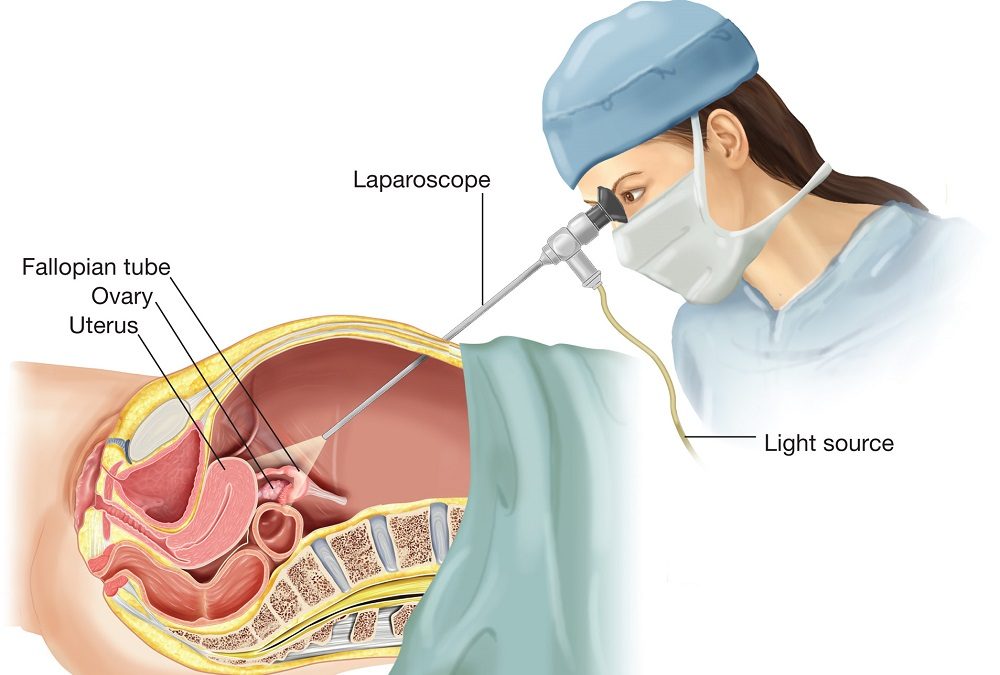
- Czy istnieją biomarkery krwi, aby w sposób nieinwazyjny pomóc w diagnostyce endometriozy?
Od lat nad tym prowadzone badania, jednak ogólnie rzecz biorąc, nie ma wystarczających dowodów naukowych, aby zalecić badanie jakiegokolwiek biomarkera krwi w celu zdiagnozowania endometriozy. W zamieszczonym w bibliografii przeglądzie spośród 141 badań naukowych z udziałem 15 141 uczestniczek i oceną 122 biomarkerów krwi albo w określonej fazie cyklu miesiączkowego, albo niezależnie od fazy cyklu, żaden z badanych parametrów krwi nie był wystarczająco dokładny, aby zastąpić czułość laparoskopii.
Tylko CA-125 był uznany za jedyny marker warty uwagi, który może być przydatny w diagnozowaniu endometriozy, ale nadal jest zbyt mało raportów, aby być pewnym w 100% jego korzyści diagnostycznej [5].
CA-125 owszem może być podwyższony w endometriozie, ale nie jest to marker specyficzny dla endometriozy, bo jego podwyższone wartości również występują w innych sytuacjach jak np. ciąża, procesy nowotworowe, sarkoidoza, procesy zapalne w obrębie otrzewnej, choroby wątroby czy tkanki łącznej, niewydolność krążenia, cukrzyca [1].
POSTĘPOWANIE MEDYCZNE W PRZEBIEGU ENDOMETRIOZY
1.Postępowanie medyczne
Choć medycyna rozwija się w szalonym tempie to niestety do tej pory niema żadnej skutecznej metody, aby wyleczyć endometrioze i nic dziwnego biorąc pod uwagę złożoność i wieloczynnikowość choroby.
Podejście lekarzy jest do endometriozy jest objawowe polega na zwalczaniu bólu i zależy od jej nasilenia (stopnie nasilenia od I łagodnego aż do IV bardzo ciężkiego), ilości zmian, ich umiejscowienia, głębokości i wielkości oraz od celu (np. tylko niwelowanie bólu czy też osiągnięcie ciąży).
Terapie dzielą się więc głównie na:
- Terapie chirurgiczne, które mają na celu usunięcie lub zniszczenie implantów endometriotycznych
Przez wiele dziesięcioleci chirurgiczne usunięcie zmian endometriotycznych było podstawową podstawą leczenia bólu w przebiegu endometriozy. Laparoskopowa eliminacja zmian endometriotycznych choć zwykle rzeczywiście związana jest z łagodzeniem bólu, ale jej korzyść jednak jest często tymczasowa oraz wiąże się z wysokim ryzykiem nawrotów wynosząc 30-50%.
Obecnie się uważa, że tylko u kobiet przed ukończonym wiekiem reprodukcyjnym, które mają brak efektów w alternatywnym czy też hormonalnym leczeniu bólu konieczne jest chirurgiczne leczenie pamiętając o tym, że zabieg taki może zmniejszyć rezerwę jajnikową.
Według American Fertility Society leczenie operacyjne zwiększa odsetek ciąż spontanicznych u kobiet z I i II stopniem nasilenia endometriozy, natomiast w przypadku III i IV stopni nasilenia z obecnością torbieli endometrialnych powyżej 3cm leczenie operacyjne może spowodować wiele obostrzeń jak np. znaczące zmniejszenie się rezerwy jajnikowej co może jeszcze mocniej pogłębić problem niepłodności oraz zwiększa ryzyko utraty jajnika.
Zatem niesamowicie ważnym aspektem są preferencje pacjentki i plany dotyczące jej płodności, aby ustalić odpowiednie postępowanie z lekarzem!
- Farmakologiczne terapie
Terapią pierwszego rzutu zazwyczaj są dwuskładnikowe (estrogenno-gestagenne) doustne preparaty antykoncepcyjne albo progestageny, które wydają się łagodzić objawy bólowe u 85% kobiet z endometriozą.
Ze względu na szeroko zaangażowaną role E2 w patogenezie endometriozy, różnorodne interwencje farmaceutyczne (np. agonistami GnRH) ukierunkowane też są na hamowanie produkcji estradiolu, na wprowadzanie kobiety w głęboki stan hipoestrogenny, a tym samym w „sztuczną menopauzę”. Agoniści GnRH są skuteczne w leczeniu bólu nawet w 95%.
Leczenie za pomocą inhibitoru enzymu aromatazy (lek anastrozol lub letrozol) obecnie uważany za akceptowalną terapię endometriozy, która nie reaguje na konwencjonalne leczenie, ponieważ zmniejsza lokalna produkcję estradiolu. Jednak działania niepożądane tej oraz powyższej terapii mogą być destrukcyjne i niewygodne, jak np. utrata gęstości mineralnej kości w wyniku leczenia, a dodatkowo kobieta może czuć jak przy menopauzie – ma uderzenia gorąca, spadek libido, obniżenie nastroju, problemy z cerą i włosami.
Powyższe podejścia można rozważać w przypadku kobiet, które nie próbują zajść w ciążę, gdyż każda z powyższych terapii stanowi stratę czasu prokreacyjnego. Warto w tym miejscu też wspomnieć o tym, że kobiety z niewielką liczbą dzieci lub bez nich są bardziej narażone na rozwój endometriozy.
Terapia genowa może być nowatorskim podejściem do leczenia endometriozy. Taka terapia by miała polegać na dostarczeniu materiału genetycznego do chorych komórek w celu skorygowania nieprawidłowej ekspresji genów. Jednak terapia genowa jest wciąż w powijakach i ma pewne wady.
Co jednak, jeśli kobieta planuje dziecko? Co w takim przypadku nam zostaje? No, a właśnie to w czym my dietetycy czy osoby zajmujące się medycyną funkcjonalną mamy pole do popisu – szeroko rozumiane postępowanie alternatywne, ale o tym w następnej już trzeciej części artykułu.
*Artykuł ma charakter informacyjny, wszystkie dolegliwości oraz wyniki badań warto konsultować z lekarzem.
BIBLIOGRAFIA:
- Prof. CMPK dr hab. n. med. Romuald Dębski: “Endokrynologia ginekologiczna. Najczęstsze problemy”. PZWL 2018/2, str.11-22;
- Grant W. Montgomery, Ph.D., and Linda C. Giudice, M.D., Ph.D.: New Lessons about Endometriosis — Somatic Mutations and Disease Heterogeneity.N Engl J Med 2017; 376:1881-1882;
- Paolo Vercellini, et.al.: Endometriosis: pathogenesis and treatment.Nature Reviews Endocrinology volume 10, pages 261–275 (2014);
- Neil P Johnson, et.al.: World Endometriosis Society consensus on the classification of endometriosis. Human Reproduction, Volume 32, Issue 2, 1 February 2017, Pages 315–324;
- Vicki Nisenblat, et.al.: Blood biomarkers for the non‐invasive diagnosis of endometriosis. Cochrane Database of Systematic Reviews 2016;
- Mehedintu C., et.al.: Endometriosis still a challenge. Journal of Medicine and Life Vol. 7, Issue 3, July-September 2014, pp.349-357;
- Alexis D. Greene, et.al.: Endometriosis: Where are We and Where are We Going? Reproduction. 2016 September ; 152(3): R63–R78;